Η διαβητική νεφροπάθεια (∆ΝΦ) είναι µία συχνή και σοβαρή επιπλοκή του Σακχαρώδη ∆ιαβήτη (Σ∆) και αποτελεί την πρώτη αιτία χρόνιας νεφρικής νόσου τελικού σταδίου στις αναπτυγµένες χώρες. Σε ποσοστό 20% – 40%, τα άτοµα µε Σ∆ τύπου 1 (Σ∆1) και τύπου 2 (Σ∆2) θα αναπτύξουν ∆ΝΦ 10 – 15 χρόνια από την έναρξη της νόσου, αν και η νεφροπάθεια µπορεί να είναι παρούσα και κατά την πρωτοδιάγνωση του Σ∆2. Όλα τα στάδια της ∆ΝΦ σχετίζονται µε σηµαντική αύξηση της καρδιαγγειακής θνητότητας. Η διάγνωση της ∆ΝΦ είναι κλινική και βασίζεται στην παρουσία εµµένουσας λευκωµατουρίας και/ή µειωµένου ρυθµού σπειραµατικής διήθησης (GFR) επί απουσίας σηµείων ή συµπτωµάτων άλλων πρωτοπαθών αιτιών νεφρικής βλάβης. Η πρώιµη διάγνωση της ∆ΝΦ στηρίζεται στην ανίχνευση µικρών ποσών λευκωµατίνης στα ούρα, που χαρακτηρίζεται ως µικρο-λευκωµατινουρία και αποτελεί ανεξάρτητο παράγοντα κινδύνου καρδιαγγειακής νόσου σε ασθενείς µε Σ∆ τύπου 1 ή 2. Ως µικρο-λευκωµατινουρία ορίζεται η απέκκριση στα ούρα 30 – 300 mg λευκωµατίνης το 24ωρο, ή 30 – 300 mg/g κρεατινίνης, σε 2 από 3 συλλογές ούρων σε χρονικό διάστηµα 3 – 6 µηνών. Tο πρώτο κλινικό σηµείο που παρατηρείται, στην κλασική µορφή ∆ΝΦ, είναι η παρουσία µικρολευκωµατινουρίας. Αν δεν αντιµετωπιστεί έγκαιρα θα παρουσιαστεί προοδευτική επιδείνωση, που µπορεί να οδηγήσει σε κλινική πρωτεϊνουρία ή σε σοβαρή λευκωµατουρία σε διάστηµα 5 έως 15 ετών. Ο GFR αρχίζει να µειώνεται και χωρίς αγωγή θα καταλήξει πιθανώς σε νεφρική νόσο τελικού σταδίου σε 5 µε 7 χρόνια. O παθοφυσιολογικός µηχανισµός της ∆ΝΦ είναι πολύπλοκος και περιλαµβάνει διάφορες µεταβολικές και αιµοδυναµικές διαταραχές που υφίσταται ο νεφρός καθώς και γενικότερα τη φλεγµονή των µικρών αγγείων του νεφρού. Οι τρεις βασικές ιστολογικές αλλοιώσεις που παρατηρούνται είναι η διάχυτη διεύρυνση και σκλήρυνση του µεσαγγείου, η διάχυτη πάχυνση της σπειραµατικής βασικής µεµβράνης και η υαλίνωση των αρτηριολίων των νεφρών.
Οι σηµαντικότεροι παράγοντες κινδύνου που ενοχοποιούνται στη ∆ΝΦ είναι:
- » Τα αυξηµένα επίπεδα λευκωµατινουρίας
- » Το κάπνισµα
- » Το άρρεν φύλο
- » Η ηλικία
- » Η υψηλή αρτηριακή πίεση
- » Το χαµηλό ανάστηµα
- » Η µεγάλη διάρκεια σακχαρώδους διαβήτη
- » O φτωχός γλυκαιµικός έλεγχος
- » Η αυξηµένη LDL & τα τριγλυκερίδια
- » Η αντίσταση στην ινσουλίνη
- » Γενετικοί παράγοντες (οικογενειακό ιστορικό νεφροπάθειας, αρτηριακής υπέρτασης, ΑCE πολυµορφισµός)
∆ΙΑΓΝΩΣΗ ΚΑΙ ΚΛΙΝΙΚΗ ΠΡΟΣΕΓΓΙΣΗ ΤΗΣ ∆ΙΑΒΗΤΙΚΗΣ ΝΕΦΡΟΠΑΘΕΙΑΣ
Ένα άτοµο µε διαβήτη για να αποκλείσει το ενδεχόµενο να πάσχει από ∆ΝΦ θα πρέπει να προσδιορίσει την ποσότητα της λευκωµατίνης, συνήθως σε συλλογή ούρων 24ώρου ή σε ένα τυχαίο δείγµα ούρων. Σε άτοµα µε Σ∆1 διάρκειας ≥5 ετών, σε όλους τους ασθενείς µε Σ∆2 και σε όλους τους ασθε νείς µε διαβήτη και συνυπάρχουσα υπέρταση συστήνεται η µέτρηση της λευκωµατίνης ούρων και του GFR τουλάχιστον µία φορά ετησίως. Επίσης, επιβεβληµένη είναι η µέτρηση της αρτηριακής πίεσης (ΑΠ) και, εάν είναι αυξηµένη (>130/80mmHg), πρέπει να προσδιοριστεί η τιµή της κρεατινίνης του ορού για να εκτιµηθεί ο ρυθµός σπειραµατικής διήθησης, δηλαδή η νεφρική λειτουργία. Ακόµα, το άτοµο µε διαβήτη πρέπει να επισκεφτεί τον οφθαλµίατρο, για να αποκλειστεί το ενδεχόµενο της διαβητικής αµφιβληστροειδοπάθειας, που σχετίζεται άµεσα µε τη νεφροπάθεια από διαβήτη.
Οι οδηγίες για την πρόληψη και την θεραπεία της επιβεβαιωµένης διαβητικής νεφροπάθειας περιλαµβάνουν:
- » Τον αυστηρό και εντατικοποιηµένο έλεγχο του σακχάρου αίµατος µε στόχο γλυκοζυλιωµένης αιµοσφαιρίνης (HbA1c) < 7%, ώστε να επιβραδυνθεί η πρόοδος της ∆ΝΦ
- » Τον αυστηρό έλεγχο της αρτηριακής πίεσης η οποία αποτελεί βασικό παράγοντα κινδύνου για την εµφάνιση και εξέλιξη της ∆ΝΦ. Επίπεδα ΑΠ<140/90mmHg έχουν συσχετιστεί µε µείωση της καρδιαγγειακής θνησιµότητας και επιβράδυνση της εξέλιξης της ∆ΝΦ σε διαβητικούς ασθενείς. Αυστηρότερη ρύθµιση µε χαµηλότερα επίπεδα ΑΠ (πχ.<130/80 mmHg) προτείνονται για λευκωµατουρία >30 mg/24ωρο.
- » Τη χορήγηση αντιυπερτασικών φαρµάκων που µειώνουν την λευκωµατουρία, όπως είναι οι αναστολείς του µετατρεπτικού ενζύµου της αγγειοτενσiνης (α-ΜΕΑ), ή οι αναστολείς του υποδοχέα της αγγειοτενσίνης ΙΙ. Σε χαµηλά επίπεδα λευκωµατουρίας (30 – 299 mg/g κρεατινίνης) οι α-ΜΕΑ και οι αναστολείς του υποδοχέα αγγειοτενσίνης ΙΙ έχει δειχθεί ότι επιβραδύνουν την εξέλιξη σε βαριά λευκωµατουρία (≥300 mg/g κρεατινίνης) και µειώνουν τα καρδιαγγειακά συµβάντα αλλά δεν αναστέλλουν την εξέλιξη σε νεφρική νόσο τελικού σταδίου. ∆εν συνιστάται η χορήγηση των αναστολέων του µετατρεπτικού ενζύµου της αγγειοτενσiνης και των αναστολέων του υποδοχέα της αγγειοτενσίνης ΙΙ σε ασθενείς χωρίς υπέρταση για την πρόληψη εµφάνισης ∆ΝΦ.
- » Τον περιορισµό των λιπιδίων µε τη χορήγηση στατινών, µε στόχο LDL<100 mg/dL και τριγλυκερίδια <150 mg/dL
- » Τη µείωση της πρόσληψης πρωτεϊνών µε τη διατροφή (συνιστώµενη ηµερήσια πρόσληψη σε µη αιµοκαθαιρόµενους ασθενείς περίπου 0.8 g/kg σωµατικού βάρους)
- » Τον περιορισµό άλατος, οινοπνεύµατος
- » Την ενίσχυση της σωµατικής δραστηριότητας
- » Τη διακοπή του καπνίσµατος
- » Την απώλεια βάρους σε παχύσαρκα άτοµα
- » Την αποφυγή νεφροτοξικών παραγόντων, όπως αντιφλεγµονώδη φάρµακα ή σκιαγραφικά µέσα, που χορηγούνται σε απεικονιστικούς ελέγχους
Ο περιοδικός έλεγχος των ατόµων µε διαβήτη για την πιθανή ανεύρεση µίας πρώιµης νεφρικής βλάβης είναι απαραίτητος, µε σκοπό την έγκαιρη θεραπευτική παρέµβαση, ώστε να µειωθεί ο επιπολασµός της ∆ΝΦ. Η διατήρηση του GFR αποτελεί το πρωταρχικό στόχο τόσο για την πρόληψη της προχωρηµένης ∆ΝΦ όσο και για την επιβράδυνση της προόδου της σε νεφρική νόσο τελικού σταδίου. Η βελτίωση του γλυκαιµικού ελέγχου αποτελεί τον ακρογωνιαίο λίθο για την πρόληψη και την επιβράδυνση της ανάπτυξης της ∆ΝΦ καθώς και των άλλων µικροαγγειακών επιπλοκών. Αναµφισβήτητα, ο εντατικοποιηµένος γλυκαιµικός έλεγχος σε άτοµα µε Σ∆1 και Σ∆2 προλαµβάνει και/ή καθυστερεί την ανάπτυξη των µικροαγγειακών επιπλοκών και µειώνει το ρυθµό εµφάνισης έκδηλης πρωτεϊνουρίας. Η µείωση της λευκωµατουρίας συσχετίζεται µε µείωση της επίπτωσης των καρδιαγγειακών συµβαµάτων αλλά η επίδραση της στην έκπτωση του GFR είναι υπό διερεύνηση. Πάντως, η ελάττωση της έκδηλης πρωτεϊνουρίας αναµένεται να οδηγήσει στο µέλλον σε µικρότερη συχνότητα ανάπτυξης νεφρικής νόσου τελικού σταδίου. Η εκτίµηση της νεφρικής λειτουργίας αποτελεί απαραίτητη προϋπόθεση για την ασφαλή χορήγηση αντιδιαβητικής αγωγής. Η χορήγηση πρώτης γενιάς σουλφονυλουριών αντενδείκνυνται µε GFR κάτω από 60 ml/min/1,73 m2, ενώ αντίθετα προτιµάται η χορήγηση της δεύτερης γενιάς σουλφονυλουριών, γλιπιζίδης, ώστε να µειωθεί ο κίνδυνος παρατεταµένης υπογλυκαιµίας. Η έναρξη αγωγής µε µεγλιτινίδες χρήζει προσοχής όταν ο GFR είναι κάτω από 30 ml/min/1,73 m2. Η χορήγηση µετφορµίνης συνιστάται να αποφεύγεται µε GFR<30 mL/min/1.73 m2, ενώ στενή παρακολούθηση χρειάζεται σε ασθενείς µε επίπεδα GFR µεταξύ 30 and 45 mL/ min/1.73 m2. Τροποποίηση της χορηγούµενης δόσης σε διαβητικούς ασθενείς µε σοβαρή νεφροπάθεια απαιτείται και για άλλους αντιδιαβητικούς παράγοντες, όπως οι αναστολείς της α-γλυκοσιδάσης, οι αναστολείς της διπεπτιδυλ-πεπτιδάσης-4 (dipeptidyl peptidase, DPP), οι αναστολείς του συµµεταφορέα νατρίου-γλυκόζης 2 (Sodium glucose transporter 2, SGLT2) και τα µιµητικά ινκρετίνης. Η ρύθµιση του σακχάρου µε ινσουλινοθεραπεία γίνεται σε ασθενείς µε τελικό στάδιο χρόνιας νεφρικής νόσου.
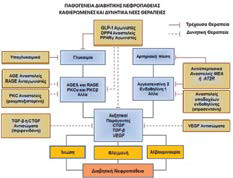
Σ∆2 επιδρούν βλαπτικά στο µικροαγγειακό δίκτυο
πολλών οργάνων. Οι γνώσεις µας σχετικά µε τις αιτίες πρόκλησης αυτής της επιπλοκής και τις πιθανές
παρεµβάσεις µας για πρόληψη, περιορισµό ή αναστροφή της βλάβης συνεχώς επεκτείνονται. Στην
εικόνα απεικονίζονται τα βιοχηµικά/κυτταρικά µονοπάτια που εµπλέκονται στην µικροαγγειακή βλάβη
σε τρία όργανα τα οποία βλάπτει ο διαβήτης: τους
οφθαλµούς, τους νεφρούς, το περιφερικό νευρικό
σύστηµα. Παράλληλα παρατίθενται οι τρέχουσες και
οι πιθανές µελλοντικές θεραπευτικές παρεµβάσεις.
ΑGE=προϊόντα προωθηµένης γλυκίωσης, AT2R=υποδοχέας 2 αγγειοτεsίνης, CTGF=αυξητικός παράγων συνδετικού ιστού, DPP4=διπεπτιδική πεπτιδάση
4, GLP-1=πεπτίδιο 1 που µοιάζει µε τη γλυκαγόνη,
MEA=µετατρεπτικό ένζυµο αγγειοτεσίνης Ι, PΚC=-
πρωτεινική κινάση C, PPARγ=ενεργοποιηµένοι
υποδοχείς των πολλαπλασιαστών των υπεροξυσωµάτων, RAGE=υποδοχέας AGE, TGF-β=αυξητικός
παράγων µεταµόρφωσης-β, VEGF=αυξητικός παράγοντας αγγειακού ενδοθηλίου.
ΣΥΜΠΕΡΑΣΜΑ
Η ∆ΝΦ αποτελεί µία µικροαγγειοπαθητική επιπλοκή του Σ∆ που χαρακτηρίζεται από τη λευκωµατουρία και τη συνεχή επιδείνωση της νεφρικής λειτουργίας και µπορεί να οδηγήσει σε χρόνια νεφρική ανεπάρκεια τελικού σταδίου. Η παθογένειά της είναι πολυπαραγοντική και εµπλέκονται τόσο περιβαλλοντικοί όσο και γενετικοί παράγοντες. Ο πτωχός γλυκαιµικός έλεγχος, η µεγάλη διάρκεια του διαβήτη, τα υψηλά επίπεδα αρτηριακής πίεσης, η µεγάλη ηλικία, το κάπνισµα και η γενετική προδιάθεση είναι οι βασικοί παράγοντες για την ανάπτυξη και πρόοδο της ∆ΝΦ. Η καλύτερη ρύθµιση του σακχάρου και της αρτηριακής πίεσης είναι κεφαλαιώδους σηµασίας για την εξέλιξη της ∆ΝΦ. Οι διαθέσιµες θεραπευτικές προσεγγίσεις για την πρόληψη ή την επιβράδυνση της ανάπτυξής της είναι πολλαπλές, και νέα ερευνητικά δεδοµένα παρέχουν περισσότερες πληροφορίες για την κατανόηση της παθοφυσιολογίας της νεφρικής νόσου σε διαβητικούς ασθενείς.
Τεύχος 53 σελίδα 20 Πατήστε εδώ